Pulse Wave Info Center
This information center proposes you some short overviews on:
- Pulse wave velocity
- Central pressure and its analysis
- Complior validation
- The standard measurement procotol with Complior Analyse
- Measurement video
- Our brochures
- Some publications
Do not hesitate to contact our expert service  for more training and information.
Info Centre : Basics on PWV
PWV : definition
PWV = Pusle Wave Velocity
This is the speed at which the pulse wave travels on an arterial segment
An elastic aorta stores energy during systole and releases it during the rest of the cardiac cycle.
In elastic arteries, the pulse wave travels slowly.
While in stiff arteries, the pulse wave travels faster.
Only carotid-femoral pulse wave velocity is recognized as a measure of regional aortic stiffness. (Laurent 2006;Mancia 2007)
How to measure PWV ?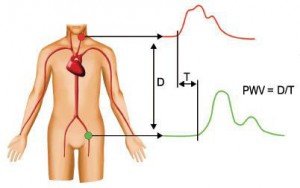
Carotid-femoral PWV is measured from the distance D and the transit time T between the carotid and femoral arteries.
PWV =  carotid-femoral distance / transit time
Clinical importance of PWV :
Elevated arterial stiffness is a major cardiovascular risk independent of other usual risk factors  (Laurent 2006, Vlachopoulos 2010).
Indeed, it has been shown in several epidemiological studies that PWV is an independent predictor of cardiovascular risk and mortality (see table 1 on Vlachopoulos, 2010).
PWV has an additive and complementary value to Framingham risk (Boutouyrie 2008).
It has been shown that if PWV is improved, cardiovascular risk decreases. (Guerin 2001).
For these reasons, aortic stiffness assessment with PWV is now a recommended procedure by the joint ESH/ESC societies for the management of arterial hypertension. They state that a PWV above 12 m/s is a target organ damage and predicts an high cardiovascular risk (Mancia, 2007).
Reference values for a general population have been published (Eur.Heart J, 2010)
Basics on Central pressure
Central Pressure : Definition
Central pressure is the pressure in the main large arteries (aorta, carotids). It represents the pressure load of target organs such as the heart, the brain and the kidneys. However central pressure is not equal to peripheral pressure measured with a standard cuff and it has been shown that central pressure has a superior cardiovascular prognostic value compared to brachial pressure. (Safar 2002, Agabiti-Rosei 2007, Pini 2008, Wang 2009, Vlachopoulos 2010)

Not only central systolic and central pulse pressures are different from peripheral pressures but the whole waveform is different. (London 2010).
Clinical importance of central pressure
¬ę We don’t die from the arm ¬Ľ ¬†(Pr D. Chemla)
Central pressure is the one felt by target organ such as the heart, brain and kidneys. For this reason, central pressure is related to renal diseases, stroke and cardiovascular risk in general (Vlachopoulos 2010)
Moreover, epidemiological studies have shown that central pressures values were superior to cuff pressures to predict cardiovascular death.
- ‚Äú Brachial BP had no predictive value for mortality after adjustment. [‚Ķ] 1st evidence than carotid PP level and mostly, the disappearance of PP amplification, are strong independent predictors of mortality.‚ÄĚ (Safar 2002)
- ‚ÄúHazard ratio per 10mmHg increase in central PP : 1.084¬†¬† [‚Ķ] Brachial PP did not predict major CV events.‚ÄĚ (Chirinos 2005)
- ‚ÄúCentral PP predicted cardiovascular events more strongly than brachial PP‚ÄĚ (Roman 2007)
- Central PP was independently related to primary cardiovascular end points, peripheral BP parameters were not. (Jankowski 2008)
- ‚ÄúSuperior prognostic utility of central compared with brachial BP‚ÄĚ (Pini 2008)
- ‚Äúcentral BPs but not brachial BPs predicted cardiovascular mortality independent of conventional risk factors‚ÄĚ(Wang 2009)
How to measure central pressure ?
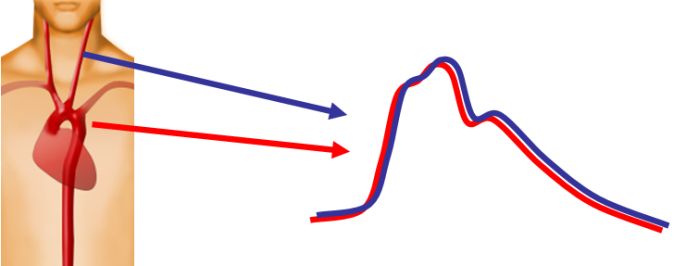
The ideal methodology to obtain central pressure is with an invasive line. However this is not feasible in clinical routine and non invasive carotid pressure is often used instead. (Safar 2002, Pini 2008, Wang 2009)
Indeed, with similar geometry and structure and their close proximity, carotid and aortic arteries have virtually identical pressure waveforms. (Kelly 1989, Chen 1996).
Another non-invasive methodology is sometimes used. It provides an estimation of central pressure waveform from the radial signal and a mathematical model (transfer function or regression on SBP2) which is subject to controversies.
Pulse wave propagation and reflection
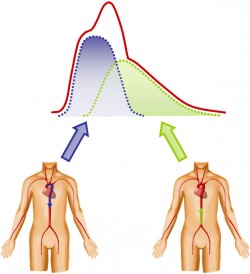
The shape of the pulse waveform is result of the summation of a direct wave and reflected wave which both propagate along the arterial tree.
The reflected is created by bifurcations, diameters changes, thus by impedance changes. To a first approximation, it can be considered that the reflected wave comes mainly from the lower body.
Direct and reflected waves change shape during their travel along the arteries depending on vessels characteristics.

In the aorta, an elastic artery, direct and reflected wave are subject to Windkessel effect (energy storage during systole for later restitution during the cardiac cycle).
On the other hand, subclavian and brachial arteries are muscular arteries where only the propagation in tubes of decreasing diameter is to be taken into account.
As a result, shapes of aortic and brachial waveforms are very different leading to a difference in central and peripheral systolic pressure values. There is an amplification from the aorta toward the periphery depending on vascular characteristics (Pauca 1992, Smulyan 2008). In general, the amplification is higher in young healthy adults while it tends to decrease with age and cardiovascular diseases.
Parameters describing central pressure waveform
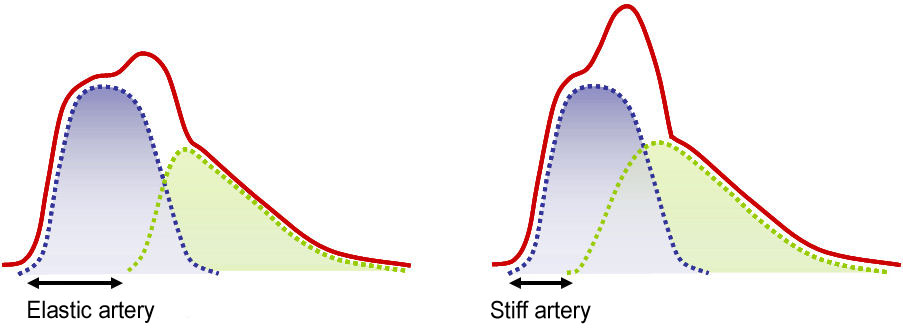
The shape of the aortic pulse wave depends on the respective timing and amplitude of the direct and reflective waves.
Aortic stiffness (and hence PWV) affects the arrival of the reflective wave. In an elastic aorta, the reflective wave will arrive later and will add to the direct wave only in late systole. On the contrary, in a stiff aorta, the reflected wave will arrive sooner and will significantly increase the aortic pulse pressure.
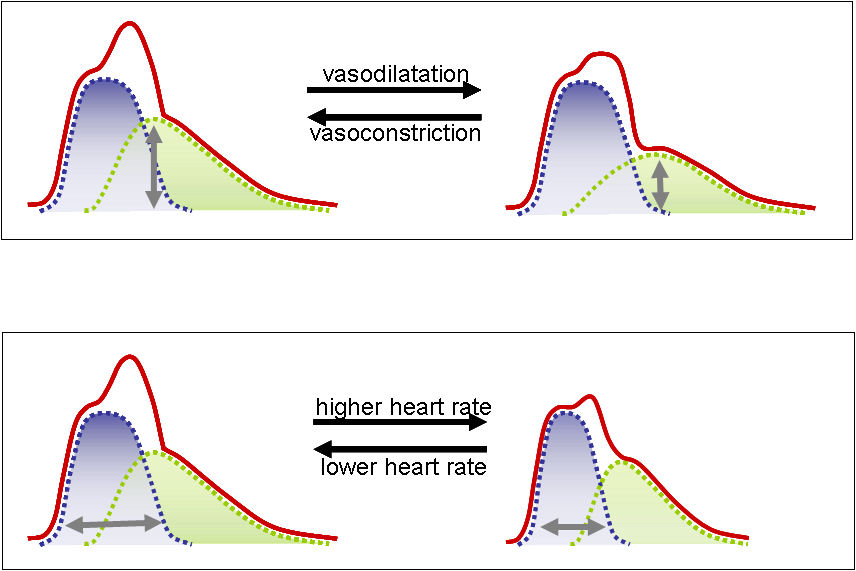
Stiffness is not the only parameter influencing the shape of the waveform. Vascular tone (peripheral vasodilatation or vasoconstriction) plays a role on the amplitude of the reflected wave, while heart rate induces changes on the relative duration of direct and reflected waves.
Complior validation
Complior technology and algorithm are based on Pr Bernard Levy pioneer’s work (Lévy 1985, Targett 1985)  to calculate automatically the time delay between two pulse waves measured simultaneously.
When the first Complior devices were marketed, Pr Roland Asmar further validated the methodology. (Asmar 1995). He also published about the reproducibility of Complior (Asmar 2001) leading to the use of the device in large epidemiological studies. These studies showed the importance of pulse wave velocity for cardiovascular diagnosis leading the addition of carotid-femoral PWV in the European ESH/ESC guidelines for arterial hypertension management (Mancia 2007).
Of course, the Complior device has evolved since its first version. However, a strict scientific spirit has always been there and each new version of the device has been scientifically validated (Pereira & Maldonado 2010)

Complior Analyse sensors record pressure waveforms with fidelity (Sztrymf 2013).
Complior Analyse grades ¬ę¬†Excellent¬†¬Ľ on the Arterial Stiffness expert protocole to validate PWV (Wilkinson 2010).
When using similar foot detection algorithm, Complior Anlayse and Complior SP are interchangeable (Stea 2014). Complior Analyse PWV values have also been compared to other methods using the intersecting tangent algorithm with negligeable difference (Stea 2014).
Central systolic pressures obtained with Complior Analyse have been compared to other non invasive tonomtry techniques with similar results (Stea 2014).
When using Complior Analyse, you can trust your results to be reliable, real measurements of pulse wave velocity and central pressure.
PWV and central pressure assessment protocol
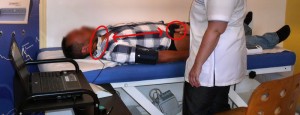
- The patient lies supine on the exam table and relaxes in order to stabilise his heart rate and blood pressure while the operator launch Complior Analyse software and enter the patients’ details (name, age, sex etc…).
- The operator locates the carotid and femoral arteries and mark the point where he/she will be measuring carotid and femoral pressure.
- The operator measures the distance between the carotid and femoral artery and enters it on the Complior Analyse software.
- Cuff blood pressure is measured and entered on Complior Analyse software then signal acquisition is launched
- The operator positions the carotid sensor with the help of its specific holder
- The operator launch hold the femoral sensor on the femoral artery. When software indicator turns green, he/she stops the acquisition.
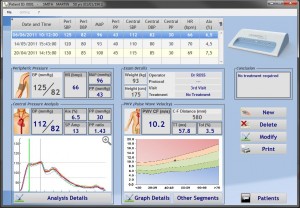
- The Complior Analyse software displays the pulse wave velocity and the central (carotid) pressure waveform analysis.
Video
Bibliography
Validation and reproducibility
- Stea, F., E. Bozec, S. Millasseau, H. Khettab, P. Boutouyrie, and S. Laurent, Comparison of the Complior Analyse device with Sphygmocor and Complior SP for pulse wave velocity and central pressure assessment. Journal of Hypertension 2014 –>Link PubMed
- Sztrymf, B., F. Jacobs, D. Chemla, C. Richard, and S. Millasseau, Validation of the new Complior sensor to record pressure signals non-invasively. J. Clin. Monit. Comput. 2013 –>Link PubMed
- Asmar, R., A. Benetos, J. Topouchian, P. Laurent, B. Pannier, A.-M. Brisac, R. Target, and B. I. Levy, Assessment of arterial distensibility by automatic pulse wave velocity measurement: validation and clinical application studies. Hypertension 1995¬†–>Link PubMed
- Asmar, R., J. Topouchian, B. Pannier, A. Benetos, and M. Safar, Pulse wave velocity as endpoint in large-scale intervention trial. The Complior study. Scientific, Quality Control, Coordination and Investigation Committees of the Complior Study. J Hypertens. 2001¬†–>Link PubMed
- Chen, C. H., C. T. Ting, A. Nussbacher, E. Nevo, D. A. Kass, P. Pak, S. P. Wang, M. S. Chang, and F. C. Yin, Validation of carotid artery tonometry as a means of estimating augmentation index of ascending aortic pressure. Hypertension 1996¬†–>Link PubMed
- Kelly, R. P., M. Karamanoglu, H. Gibbs, A. P. Avolio, and M. F. O’Rourke, Noninvasive Carotid Pressure Wave registration as an indicator of ascending aortic pressure. Journal of Vascular Medicine and biology 1989.
- Van Bortel, L. M. et al., Non-invasive assessment of local arterial pulse pressure: comparison of applanation tonometry and echo-tracking J.Hypertens. 2001¬†–>Link PubMed
Reviews and Consensus
- Agabiti-Rosei, E. et al., Central blood pressure measurements and antihypertensive therapy: a consensus document. Hypertension 2007¬†–>Link PubMed
- Boutouyrie, P., S. Vermersch, S. Laurent, and M. Briet, Cardiovascular risk assessment through target organ damage: role of carotid to femoral pulse wave velocity Clin.Exp.Pharmacol.Physiol 2008 ¬†–>Link¬†PubMed
- Laurent, S. et al., Expert consensus document on arterial stiffness: methodological issues and clinical applications. Eur.Heart J. 2006 ¬†–>Link¬†PubMed
- London, G. M., and B. Pannier, Arterial functions: how to interpret the complex physiology. Nephrol.Dial.Transplant. 2010 ¬†–>Link¬† PubMed
- Mancia, G. et al., 2007 Guidelines for the Management of Arterial Hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J.Hypertens. 2007 ¬†–>Link¬†PubMed
- Vlachopoulos, C., K. Aznaouridis, M. F. O’Rourke, M. E. Safar, K. Baou, and C. Stefanadis, Prediction of cardiovascular events and all-cause mortality with central haemodynamics: a systematic review and meta-analysis. Eur.Heart J 2010 ¬†–>Link¬†PubMed
- Vlachopoulos, C., K. Aznaouridis, and C. Stefanadis, Prediction of cardiovascular events and all-cause mortality with arterial stiffness: a systematic review and meta-analysis. J Am.Coll.Cardiol. 2010 ¬†–>Link¬†PubMed
- Wilkinson, I. B., C. M. McEniery, G. Schillaci, P. Boutouyrie, P. Segers, A. Donald, and P. Chowienczyk, Artery Society guidelines for validation of non-invasive haemodynamic measurement devices: Part 1, arterial pulse wave velocity. Artery Research 2010
Epidemiological studies on carotid-femoral Pulse Wave Velocity
- Blacher, J., A. P. Guerin, B. Pannier, S. J. Marchais, M. E. Safar, and G. M. London, Impact of aortic stiffness on survival in end-stage renal disease. Circulation 1999¬†¬†–>Link¬†PubMed¬†
- Boutouyrie, P., A. I. Tropeano, R. Asmar, I. Gautier, A. Benetos, P. Lacolley, and S. Laurent, Aortic stiffness is an independent predictor of primary coronary events in hypertensive patients: a longitudinal study Hypertension 2002¬†¬†–>Link¬†PubMed¬†
- Cruickshank, K., L. Riste, S. G. Anderson, J. S. Wright, G. Dunn, and R. G. Gosling, Aortic pulse-wave velocity and its relationship to mortality in diabetes and glucose intolerance: an integrated index of vascular function? Circulation 2002¬†¬†–>Link¬†PubMed¬†
- Guerin, A. P., J. Blacher, B. Pannier, S. J. Marchais, M. E. Safar, and G. M. London, Impact of aortic stiffness attenuation on survival of patients in end- stage renal failure. Circulation 2001¬†¬†–>Link¬†PubMed¬†
- Laurent, S., P. Boutouyrie, R. Asmar, I. Gautier, B. Laloux, L. Guize, P. Ducimetiere, and A. Benetos, Aortic stiffness is an independent predictor of all-cause and cardiovascular mortality in hypertensive patients.¬†¬†¬†–>Link¬†PubMed¬†
- Mattace-Raso, F. U. et al., Arterial stiffness and risk of coronary heart disease and stroke: the Rotterdam Study. Circulation 2006¬†¬†–>Link¬†PubMed¬†
- Meaume, S., A. Benetos, O. F. Henry, A. Rudnichi, and M. E. Safar, Aortic pulse wave velocity predicts cardiovascular mortality in subjects >70 years of age. Arterioscler.Thromb.Vasc.Biol. 2001¬†¬†–>Link¬†PubMed¬†
- Pannier, B., A. P. Guerin, S. J. Marchais, M. E. Safar, and G. M. London, Stiffness of capacitive and conduit arteries: prognostic significance for end-stage renal disease patients. Hypertension 2005.¬†¬†–>Link¬†PubMed¬†
- Shoji, T., M. Emoto, K. Shinohara, R. Kakiya, Y. Tsujimoto, H. Kishimoto, E. Ishimura, T. Tabata, and Y. Nishizawa, Diabetes mellitus, aortic stiffness, and cardiovascular mortality in end-stage renal disease. J¬†¬†¬†–>Link¬†PubMed¬†
- Shokawa, T., M. Imazu, H. Yamamoto, M. Toyofuku, N. Tasaki, T. Okimoto, K. Yamane, and N. Kohno, Pulse wave velocity predicts cardiovascular mortality: findings from the Hawaii-Los Angeles-Hiroshima study. Circ.J. 2005¬†¬†–>Link¬†PubMed¬†
- Sutton-Tyrrell, K. et al., Elevated aortic pulse wave velocity, a marker of arterial stiffness, predicts cardiovascular events in well-functioning older adults. Circulation 2005.¬†¬†–>Link¬†PubMed¬†
- Terai, M., M. Ohishi, N. Ito, T. Takagi, Y. Tatara, M. Kaibe, N. Komai, H. Rakugi, and T. Ogihara, Comparison of arterial functional evaluations as a predictor of cardiovascular events in hypertensive patients: the Non-Invasive Atherosclerotic Evaluation in Hypertension (NOAH) study. Hypertens.Res. 2008¬†¬†–>Link¬†PubMed¬†
- Wang, K. L. et al., Wave reflection and arterial stiffness in the prediction of 15-year all-cause and cardiovascular mortalities: a community-based study. Hypertension 2010¬†¬†–>Link¬†PubMed¬†
- Willum-Hansen, T., J. A. Staessen, C. Torp-Pedersen, S. Rasmussen, L. Thijs, H. Ibsen, and J. Jeppesen, Prognostic value of aortic pulse wave velocity as index of arterial stiffness in the general population. Circulation 2006¬†¬†–>Link¬†PubMed¬†
Epidemiological studies on centrale pressure (measured from carotid)
- Pini, R., M. C. Cavallini, V. Palmieri, N. Marchionni, B. M. Di, R. B. Devereux, G. Masotti, and M. J. Roman, Central but not brachial blood pressure predicts cardiovascular events in an unselected geriatric population: the ICARe Dicomano Study. J.Am.Coll.Cardiol. 2008¬† –>Link¬†PubMed
- Safar, M. E., J. Blacher, B. Pannier, A. P. Guerin, S. J. Marchais, P. M. Guyonvarc’h, and G. M. London, Central pulse pressure and mortality in end-stage renal disease. Hypertension 2002 –>Link¬† PubMed
- Wang, K. L., H. M. Cheng, S. Y. Chuang, H. A. Spurgeon, C. T. Ting, E. G. Lakatta, F. C. Yin, P. Chou, and C. H. Chen, Central or peripheral systolic or pulse pressure: which best relates to target organs and future mortality? J.Hypertens. 2009 –>Link¬†PubMed
References values
- Determinants of pulse wave velocity in healthy people and in the presence of cardiovascular risk factors: Establishing normal and reference values. Eur.Heart J 2010 –>Link¬†PubMed
- McEniery, C. M., Yasmin, I. R. Hall, A. Qasem, I. B. Wilkinson, and J. R. Cockcroft, Normal vascular aging: differential effects on wave reflection and aortic pulse wave velocity: the Anglo-Cardiff Collaborative Trial (ACCT) J.Am.Coll.Cardiol. 2005 –>Link¬† PubMed